鬼滅の刃という漫画がとても流行っているというのを患者様から聞きまして、見たのですが、結構いろいろ刀で切ったりして「うわっ!」「え、死んじゃうの?」とか言ってる間に最後まで見てしまってました。
つまりハマってしまいました。
もうすぐ最終回も近いみたいですね!
そんなことで鬼を頭痛に例えてこんな動画を作ってみました!
慢性的な頭痛は上弦の鬼くらい強くてしぶといので、医療機器という日輪刀でやっつけた方が早いのですが、一般的にはそんな危ないものを持っている人は少ないので【風の呼吸】でなんとか悪化を防ぎましょう。
知識を持っておくだけでも健康でいられるかもしれませんので、是非ご覧ください!
全集中!
2020年 5月 6日 10:13 PM
筑波大学の研究
活性酸素の影響
活性酸素が過剰に産生されてしまうと、活性酸素と抗酸化能力とのバランスが崩れ、細胞の傷害を起こしますが、それは結合型酸素カプセルの例、当院が扱っているのは溶解型酸素カプセルなので、活性酸素の過剰な産生は起きません。
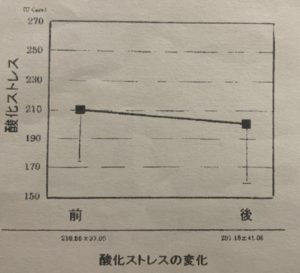
今回は結合型酸素カプセルについての研究結果になりますが、酸素カプセルにて酸素量が増えると同時に活性酸素も増え、活性酸素が持つラジカルによってDNA損傷(酸化的ストレス)が増大する可能性について研究した結果、1.3気圧、50%濃度酸素の吸入では酸化ストレスの変動は全く問題にならないことが判明しました。

群馬大学の研究
生理学的効果の検証
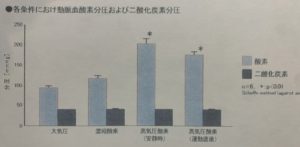
酸素カプセルにて1.3気圧、酸素濃度50%の状況下で毎分8リットル被験者に吸入してもらい、吸入してから3分後に自転車エルゴメーターによる10分間の運動をした後に動脈血より採血し、動脈血酸素分圧(PaO2)及び動脈血二酸化炭素分圧(PaCO2)を分析した。
その結果、通常の大気圧状況下と比較して、1.3気圧下で50%濃度の酸素を吸入した方が、約2倍の安曽が血中に溶け込んでいることが判明した。
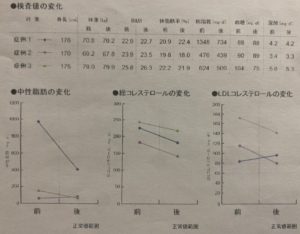
運動の血液生科学データに及ぼす影響
1.3気圧、酸素濃度50%で吸入しながら、自転車エルゴメータによる1日30分の運動、心拍数100~120回/分程度、週2回以上の運動を実施(30日の期間中)、運動した翌日の18~19時に測定した結果、
中性脂肪、総コレステロール、LDLコレステロール、血糖値のうちいずれかに研究前よりも20%以上の変化を認めた。
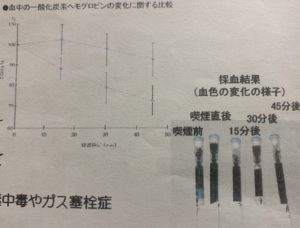
喫煙により増加した血中の一酸化炭素の排出
たばこの煙に含まれる一酸化炭素は4~6ppmで、これは車の排気ガス中の6~8ppmに匹敵すると言われている。
喫煙により一酸化炭素が取り込まれると、一酸化炭素は強力にヘモグロビンと結合する。
ヘモグロビンは体の隅々まで酸素を運ぶ役割を持っているが、一酸化炭素のヘモグロビンとの結合力は酸素に比べ約240倍も強力なので、全身への酸素運搬が阻害され、全身的な酸素欠乏を引き起こす。そうすると十分な酸素を細胞に送ることができなくなるので腎臓は赤血球の増加を促す物質を分泌するため、赤血球(ヘモグロビン)が増加し、血液が流れにくくなりドロドロ状態になる。
毛細血管の血液から組織への移動は、酸素分圧の高い血液から低い組織へ移動する。酸素カプセル内では動脈血酸素分圧上昇により、血液と組織との間に大きな圧力差が生じ、酸素の拡散速度が加速される。
周囲の組織中の窒素や他のガスは、血中に移動し肺から洗い出すことができる。
この効果は、医療用の高気圧治療装置として、一酸化炭素中毒やガス塞栓症に対する治療に応用される。
この効果を利用すれば、酸素カプセル内の環境下で喫煙によって吸入される一酸化炭素を通常より早い段階で排出できる。
一酸化炭ヘモグロビンの減少傾向を比較した結果、
45分間で大気圧空気吸入では5%減少したのに足して、酸素カプセル使用時では25%減少した。
ゆえに、酸素カプセルは生体にとって有害な一酸化炭素を排出するのに有効であることが分かった。
東京医科歯科大学の研究
運動負荷における高気圧酸素吸入による効果
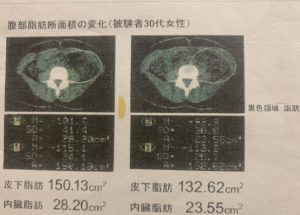
高気圧酸素を吸入しながら有酸素運動をした場合と、大気圧環境下で空気を吸いながら有酸素運動をした場合による効果を比較した。(被験者20名30分間同様の運動、2カ月間)
体重、体脂肪率、CT、による腹部の内臓脂肪と皮下脂肪の断面積などを調べた。
その結果、大気圧環境下では20症例のうち5例が腹部の内臓脂肪面積が減少した。
それに対し、高気圧酸素環境下では20例のうち14例が減少した。消費カロリーに関しても高気圧酸素環境下の方が有意に高かった。
その結果から、高気圧酸素環境下では、より効果的な運動が可能であり、運動能力が低下してしまった人に対しては特に有効であることが分かった。

関連記事
酸素カプセルは究極の疲労回復機器!
2020年 5月 5日 7:08 PM
酸素飽和度とは
赤血球中のヘモグロビンのうち、酸素と結合しているヘモグロビンの割合のこと。
動脈血の中にどの程度の酸素が含まれているかを示す指標となる。
正常な動脈血の酸素飽和度は97%以上であり、酸素飽和度が90%以下の場合は肺機能の低下が疑われます。
酸素飽和度は体に輸送される酸素量の指標の一つで、特に肺に関係して体に充分な酸素を供給できているかの指標になります。
身体への影響
酸素飽和度が低いと身体が酸性(pH値)になってしまい、酸素飽和度が高いとアルカリ性になる傾向にあります。
酸素供給量だけでなく、身体が酸性・アルカリ性になる要因はほかにもあります。
酸性になる原因
体内毒素、ストレスの蓄積、運動不足、栄養バランスの崩れ、電磁波、ネガティブ思考、疲労困憊、睡眠不足
アルカリ性になるには
緑黄色野菜、適度な運動、リラックス、ポジティブ思考、休憩など
酸素カプセルは究極の疲労回復機器!
2020年 5月 5日 4:33 PM
酸素とは
無色、無臭の気体で普通2個の酸素原子からなるO²として損刺し、地球のいたるところでみられます。
酸素は、大気中の約21%、海水の役86%を占めています。
また、生物が生命を維持するために必要なものであり、靭帯の60%は酸素です。植物の光合成による副産物として放出され、動物は呼吸によって酸素を取り込み利用しています。
酸素供給量が途絶えると脳の命は2~3分
脳は人体を支配する中枢センタです。
役145億個と言われる脳細胞が、正常に活動するためには大量の酸素が必要です。
血液によって酸素を脳に運ぶのですが、脳に循環する血液はとても膨大で、1日役2000リットル、ドラム缶10本分にも達します。
これは人体の総血液量の400倍近い量で、もしも酸素が不足した場合、脳の機能に直ちに重大な障害を引き起こします。また、血液供給が途絶えた場合、脳の活動はすぐに停止し、その状態が30秒続くと脳細胞は破壊され始め2~3分で再起不能の細胞破壊が起こります。
酸素カプセルの効果
カプセル内の気圧と酸素量を高め、クライアントの体内に酸素を供給します。
酸素が体内に入ると疲労回復だけでなく、エネルギー産生、免疫力の向上、代謝の向上、自律神経の調整、体温調整、集中力の向上など、様々な効果があります。
こんな人におすすめ
睡眠不足、肌荒れが気になる、けがの早期回復、ダイエット目的、冷え性、慢性的な疲労困憊状態など
すごいぞ酸素カプセル!
スポーツ選手に大人気!
細胞は酸素を媒体として筋肉収縮のエネルギー源を作ります。そのため、体の隅々まで酸素を速やかに運ぶことができれば、運動効率は高まることになります。
また、筋活動が高まって酸素が不足すると、酸素を使わない方法でエネルギーを作り出すようになりますが、その時に乳酸が発生し、これが蓄積すると筋疲労を引き起こしたり、回復が遅れたりして運動能力の低下や怪我のリスクが増えてきます。
※乳酸は充分な酸素供給によって除去されます。
ダイエット効果あり!酸素不足は肥満に影響!
酸素不足は肥満に影響します。
体内には【リパーゼ】という脂肪分解酵素があります。このリパーゼは脂肪を分解して血液中に送り込み燃焼させるといった役割があります。
このようにリパーゼは脂肪燃焼に欠かせない酵素なのですが、この働きを活性化させるためには酸素が必要です。体内に酸素が不足しているとリパーゼが活発に働かず、脂肪分解や燃焼を妨げるため燃え残った脂肪は再び脂肪の塊となるのです。
※たんきょりそうの無酸素運動に比べ、ウォーキングなどの有酸素運動の方がダイエットに効果的というのはこのような理由もあります。また、酸素カプセルだけ入っていれば痩せるというわけではなく、運動や食事の改善も大切です。
体温が上がる!
低体温から脱出し、体温を保つための一番のポイントは、血液の流れを良くして新陳代謝を活発にすることです。酸素摂取が充分足りている時は血流がスムーズに保たれ、体内のエネルギーも十分な状態です。血液が毛細血管の隅々までいきわたり、手や足先がぽかぽか温かくなり、個人差はありますが冷えの解消も実感できてきます。
先日テレビ放送されたほんまでっかTV、肥満治療の専門家、工藤先生が言うには、体温が1度上がると、免疫力が5〜6倍アップするようです。
この場合はお風呂に10分浸かるようにと言うことでしたが、酸素カプセルによって暖まった場合も同じです。

逆に体温が1度下がると、30〜40%下がると言う研究結果も出ているようです。


免疫力の低下の他にも自律神経失調症や不眠、慢性疲労などの症状が出てきます。
あらゆる方法で冷えを取り除いていくことは健康な心身を保つためにとても大切なのです。
うるおいとツヤのある素肌へ!
肌の健康を維持するのは外からの高級な化粧品ではありません。内からの新陳代謝の向上がまずは大切です。肌の古い細胞が新しい細胞に押し上げられ、古い肌細胞が剥がれ落ちることで健康な肌が保たれますが、酸素不足による新陳代謝の低下により、古い肌細胞が剥がれ落ちず老廃物として残り、肌荒れやむくみの原因となります。
肌細胞付近の毛細血管は外気・ストレスなどの影響で収縮しやすく、酸素不足になりやすい状態です。細胞内に充分な酸素が供給されると健康な新しい肌細胞が正常に生成されますので、うるおいとツヤのある、みずみずしい素肌に導いてくれます。
一時的に記憶力がアップする!
脳は一回の呼吸で摂取する酸素の約4分の1を脳が消費しています。脳への酸素不足と関りがある症状として、集中力・思考力の低下、物忘れ、不眠、疲労などがあげられます。
※30%の高濃度酸素を吸いながら英単語を学習した生徒は通常よりも15%多くの英単語を記憶できたという研究結果が出ています。受験前にも効果的です。
究極の疲労回復!
酸素には、疲労やだるさの原因となる血中乳酸を分解・除去する働きがあります。そのため、体内の酸素量が多い人は、少ない人よりも疲労回復にかかる時間が短くてすみます。
よって酸素を取り込む力が高い人の方がより速やかに疲労から回復できます。
精神的な疲労の回復にも酸素カプセルは効果的です。
自律神経失調症やうつ病など、医師から睡眠薬入りのお薬をもらうことが多いと思います。要は人間は寝ている時に酸素供給が安定し一番体が回復しますので、その時間を増やそうということから処方されるのです。精神的な疾患の回復に対しても酸素カプセルは効果があるのです。
カプセル内で寝ることで身体の酸欠状態を防ぎ、十分な酸素を供給し、心身の回復を早めましょう。
酸素を充分に摂取して体のエネルギー生産効率を高めることが大切です。
オススメの利用頻度
有効利用の目安は、初期の段階では週2回が適しています。
一般的に酸素濃度は72時間で通常の状態に戻りますので、できればこの時間内に再利用することをお勧めします。
多くの場合、4~5回くらいで効果を確認できますのでこのペースを1カ月間続け、あとは1週間ごと、あるいは2週間ごとなど効果が維持できる期間を選択してください。その後は酸素カプセルに入る期間を延ばしていただいてもかまいません。
「ちょっと疲れたから」と、お気軽にご利用いただくことでも効果はありますので、ご自身のご都合に合わせてお試しください。
また、アスリートの方は試合の前日や翌日などの利用が最高のパフォーマンスを出すためにとても効果的です。
※初めて利用する場合は無意識に緊張される方がほとんどで、初回からその効果を実感される方は少数です。溶解型酸素(酸素が血液や体液に直接溶け込み、分子が大変小さく毛細血管を通します。体の回復にはこの酸素を吸入することがとても大切ですが、溶解型酸素は通常の呼吸だけでは増えないため、酸素カプセルが最も有効な方法です)を吸入するにはリラックスした状態が重要です。
2020年 5月 5日 12:21 PM
腰が痛みにくいテントはどっちだ!
人気のソロテント、
カマボコテントソロUL、ツーリングドームSTの2つを比較してみました!
是非YouTubeをご覧ください!
腰痛を持っていてキャンプなどが好きな方、これからキャンプを始めようと思っている方、テントの選び方で負担のかかり方が全然変わってしまいますので、気を付けましょう!
当院にはキャンツー好きの方も多いですが、皆さん今は我慢ですね!
自粛期間が終わったら思い切り外へ行きたいですね!
https://youtu.be/9Vobwl7v9fg
2020年 5月 4日 12:43 PM
運動中の視野は鍛えられるのを知ってしましたか?
毛様体筋(もうようたいきん)という筋肉が目の中のガラスを厚くしたり薄くしたりしています。
ガラスの厚みを変えることで遠くを見たり、近くを見たり、目標物にピントを合わすことができるのですが、試合前など緊張している時は身体のさまざまな筋肉が緊張するのと一緒で、目の毛様体筋も硬くなり視野が狭くなってしまうのです。
スポーツ中はまず目で目標物をとらえ、その目標物や的に向かってアクションを起こしますので、目のトレーニングをするとスポーツ中の能力が向上します。
是非やってみて下さいね!
2020年 4月 25日 5:00 PM
本日、4月25日(土)21時からインスタライブ配信をします!
今回は【たったこれだけ?スポーツ能力を劇的に変える朝の習慣!】を紹介します!

前回のインスタライブは約260名の方に来ていただきました!たくさんのメッセージありがとうございました!
今回も子供たちやスポーツ好きな方々の役に立てたらうれしいので、何か質問等ありましたらどんどんライブでメッセージを送ってくださいね!
それではお待ちしてます!
インスタライブ配信
あさば整骨院Instagram:https://www.instagram.com/asaba.seikotsuin
※フォローをするとライブ配信を視聴することができます
話し相手:波多野和也
日本代表経験を経てNBAサマーリーグに挑戦、3度の日本一、5度のオールスター選出などの経歴をもち、14年間のプロ生活を引退、現在は静岡でバスケットボールスクールやイベントを中心とした会社【WITH J PROJECT株式会社】を設立し運営。その活動が各メディアでも大きく取り上げられている。



2020年 4月 25日 12:41 PM
腰椎椎間板ヘルニアとは
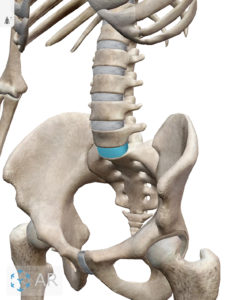
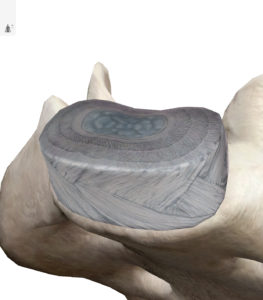
腰部椎間板は腰椎という骨それぞれの間にある介在物で、線維輪(せんいりん)と呼ばれる被膜とコラーゲン線維が取り巻く線維軟骨からなり、中心は髄核(ずいかく)と呼ばれるプロテオグリカンを含む柔らかいゲル(ゼラチン)状の極めて弾力性に富んだ物質がありますが、加齢による変性やスポーツによる強すぎる外力により椎間板が逸脱すると、周辺の靭帯や神経を圧迫し痛みやしびれなどの神経痛を引き起こします。
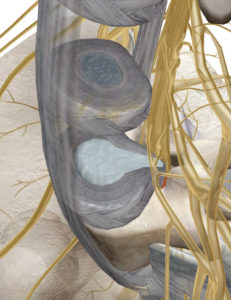
腰椎の4番と5番の間(L4/L5)、腰椎の5番と仙骨の1番の間(L5/S1)に椎間板ヘルニアが生じることが多く、圧迫される神経根はL5かS1の神経根であるため、それらが構成している坐骨神経領域に症状が出現することが多いです。(坐骨神経痛の発症)
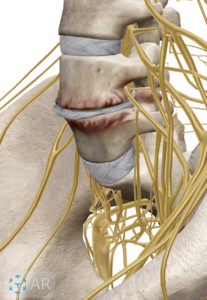
椎間板の役割
椎間板にとって重要な衝撃吸収材(クッション材)となっており、髄核と線維輪は衝撃に合わせて自由に変形して伸びることにより関節の機能を持たせ、腰の様々な運動を可能にしています。
頸部と腰部ではこの椎間板は前面の方が背面よりも厚みがあるためこのような部分が湾曲しています。
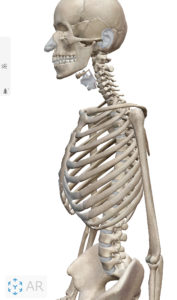
症状
腰痛(安静時・運動時)、腰の湾曲、下肢の神経症状、知覚異常(しびれの出現や温かさを感じづらいなどの症状)、筋力低下、腱反射低下(運動神経の異常)などが出現し、L5、S1神経領域の症状を訴えます。
日常生活においても、朝起き上がる時、くしゃみや咳をする時、靴下を履く時などの際に痛むなど、様々な場面で痛みが出現します。
検査
レントゲン(X線)検査、MRI検査、SLRテスト、FNSとスト(徒手検査では神経刺激テストとなるため慎重に行う必要があります)
〔痛み症状が全くない人でも、別の症状でMRI検査をしたところヘルニア像が偶然発見されることがあります。そのため、発症の条件には神経根の圧迫が深く関わっています。つまりヘルニア(飛び出ている髄核)が残っていても神経根の圧迫さえ取れれば痛みが取れるケースが多いことを意味しています〕
腰椎椎間板ヘルニアになる理由(原因)
中年層30~40歳代で起こる場合が多く、偏った運動、中腰姿勢や作業が続いたり、筋肉の過緊張によるさらなる椎間板への圧力の上昇、下位交差性症候群などによる障害(治し方で説明)、変性の始まりが原因で発症しますが、若年層10~20歳代ではスポーツやトレーニングによる外力により起こることが多いです。
中腰+捻りや側屈などの力が繰り返されると椎間板にかかる圧力が増すため、そのような条件が重なると発症しやすくなります。
〔雑巾に水(内容物)を含ませて、握力による”圧迫力”だけよりも、”圧迫力”と”捻り”を加えると水(内容物)は外に勢いよく出るのと一緒です〕

治し方(治療・リハビリ方法)
重度のものであれば手術、神経ブロック(ブロック注射)などが適応になる可能性がありますが、それ以外は物理医療機器、手技療法、運動療法で徐々に改善していきます。手術後の治療やリハビリに関しても同様の以下の手順のように進めていくと早期回復します。
例えばブロック注射を打って疼痛抑制(痛みを麻痺させて抑えてくれる方法)をしても、腰椎-骨盤の機能障害を残したままならば、痛みは一時的に改善するだけで根本的な治療にはなりません。大切なのは柔軟性と安定性などの機能を改善させることです。
下位交差性症候群の改善
腰椎椎間板ヘルニアによる腰痛はある人は、必ずこの傾向になります。下位交差性症候群(かいこうさせいしょうこうぐん)とは腰椎-骨盤に関わる関係のことを指します。
この機能(柔軟性・安定性)障害を解決しないで日常生活やスポーツに復帰すると、その後さらに症状は悪化し、手術の適応になる患者様はとても多いです。
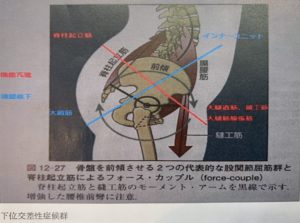
下位交差性症候群とは、腰椎椎間板ヘルニアや脊柱管狭窄症でも診られますが、ある筋肉は過緊張状態になり、またある筋肉は働かず弛緩し過ぎてしまい、椎間板にかかるストレス(圧力)が上昇し、腰-骨盤関係の均衡が崩壊している状態のことを言います。
治療のポイントは、腸腰筋(大腰筋・腸骨筋)、腰方形筋、脊柱起立筋、小殿筋、仙結節靭帯、腸腰靭帯、股関節後方の関節包周辺の拘縮(瘢痕、癒着、スパズムとも言います)を専用の深部温熱治療器で柔軟性を確保します。
股関節の柔軟性の向上を同時に行うと、腰の運動を助け、結果的に椎間板にかかる圧力が減るので、股関節周りの柔軟性の強化も大切です。
〔※ 腰椎椎間板ヘルニア、糖尿病性末梢神経障害、脊柱管狭窄症、頚椎症、瘢痕拘縮(はんこんこうしゅく)の大きい関節などは表在知覚(温覚)、深部感覚(振動覚や圧覚)が低下しているケースが多いため、周辺組織を柔らかくする際、温熱を入れる時などは熱傷などには充分に気を付けましょう〕
柔軟性が充分に確保されたことを確認してから、今度は腹横筋、骨盤底筋、多裂筋深層を含むインナーマッスル(インナーユニット)、大殿筋、中殿筋といった筋肉の促通(筋肉を働かせていく)ことをしていきます。
そうすると痛みの抑制だけでなく、機能障害の改善もできるため、復帰がスムーズで再発を抑えることができます。
柔軟性・安定性の改善に向けたアプローチは、それぞれ専用の医療機器を投射していきます。うつ伏せや仰向け状態で手技による刺激は椎間板にさらなるストレス(内圧の上昇)をかけるため良くありません。また、神経根の圧迫は体の深い部分に発生しているため、マッサージや手技によるアプローチは不可能です。しっかり医療機器を当てて治していきましょう。
日常生活指導
腰椎の内圧を高める最大の原因は、日常生活やスポーツ中の姿勢にあります。不良姿勢が原因で椎間板への圧力が上昇し、下位交差性症候群が起こり、症状の悪化、再受傷などというサイクルになりますので、日常生活の姿勢にいかに注意して過ごせるか、ということが治すポイントになります。
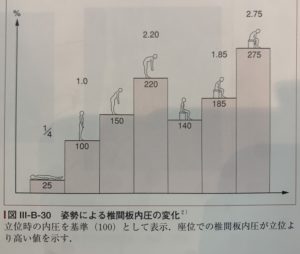
ここの図で示すように座った状態の猫背姿勢は、立った状態の猫背姿勢よりも椎間板にかかるストレスは強いことがわかります。座った状態が長くつ続く場合は、腰と背もたれとの間にクッションなどを置き、腰が丸まらないように気を付けるなどの処置をしましょう。
立った状態でも中腰で床から荷物を持ち上げるなどの際はさらに強い内圧がかかりますので、できるだけ荷物に近づき、腰を丸めないように膝を使って持ち上げるなどの工夫をして、腰のかかる負担を減らしましょう。
日常生活のちょっとした注意で椎間板のストレスのかかり方が変わってきます。
普段なかなか腰のケアをできない方は、腰部にしっかりパットのあるサポーターをすると、症状の悪化を防げますので、ぜひ使ってみましょう。


2020年 4月 24日 4:48 PM
オスグッド病とは
オスグッドとも略されて呼ばれますが、正式名称はオスグッド・シュラッター病(Osgood-Schlatter病)と言い、脛骨(すねの骨)にある脛骨粗面(けいこつそめん)部の痛みで、特に発育期(11~13歳)の男子競技者に多くみられる障害です。
症状
脛骨粗面(結節)部の疼痛(痛み)、膨隆(ふくらみ)、腫脹(腫れ)、圧痛(押した痛み)、運動痛などがあり、症状が悪化すると痛みと共に膨隆や腫脹も強くなります。
スポーツをすればする程症状が悪化するため、適切な処置が必要です。
オスグット病になる理由(原因)
バレーボール、サッカー、バスケットボールなどのスポーツの練習で、大腿四頭筋の繰り返しの牽引力がまだ柔らかい脛骨粗面(結節)の骨軟骨に加わることでその一部が剥離・修復を繰り返し、炎症を引き起こし痛みが出てきます。
治し方(治療方法)
まずは痛みのある患部に骨専用の治療器を投射し、炎症を抑制させ、その次に患部に負担のかからないような体づくりを指導していきます。
この症状がある子の多くはスポーツ中の間違った筋肉の使い方が続き、大腿四頭筋の過緊張状態が長期化している子が多いです。大腿四頭筋、ハムストリングス、股関節のアライメント(骨のはまり具合)、腓骨筋などのバランスを調整し、間違った使い方を強制していきます。運動指導では特に踏ん張って膝を曲げた時の股関節-膝-足首の使い方をスクワット動作などで教えていきます。
残念ながら変形してしまった骨に関しては元通りにはなりません。痛みを我慢して間違った体の使い方を繰り返せばさらに骨は膨隆し、骨形成が完了する男子は18歳、女子は16歳まで症状や変形が継続します。
そもそも大腿四頭筋は白筋(はっきん)・速筋(そっきん)と言って、糖質を燃焼させて爆発力のある強い力を短い時間で発揮することに向いている筋肉です。長時間継続して使うことに向いている筋肉ではないので、この筋肉ばかり長時間使っていれば当然怪我をします。
選手たちは練習で一生懸命になると、だんだんと間違った使い方をしてしまいますので、患部の圧痛が消失するまでは医療機器を投射したり運動療法などの治療が必要です。(当院では患部の圧痛がなくなれば完治としています)
また、練習中は必ずサポーターやテーピング、オスグッドバンドなどを使用し、患部に負担をかけないようにしましょう。

間違った体の使い方のまま高校などに進学すると、練習強度の高さから身体が耐えられなくなり、さらに大きな怪我に発展してしまいます。痛みという体の精一杯の叫びを聞き逃さないように、今後のスポーツ人生のために早期に治療を開始しましょう。
オスグッド関連記事
オスグッドバンド・オスグッドサポーター入荷しました!
オスグッドバンドの選び方。
オスグッド・ジャンパー膝を悪化させる運動靴の特徴4つ!
2020年 4月 22日 4:36 PM
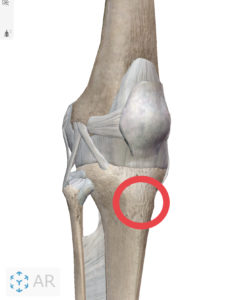
膝後十字靭帯損傷・後十字靭帯断裂とは
後十字靭帯〔PCL(Posterior Cruciate Ligament)〕は、膝関節の前十字靭帯の後方にある大腿骨(太ももの骨)と脛骨(すねの骨)を結ぶ靭帯です。この靭帯の損傷や断裂は柔道やフットボールなどのコンタクトスポーツの接触時に発症することがほとんどです。
後十字靭帯の役割
脛骨と大腿骨を結ぶ強靭なひも状の靭帯で、脛骨の後方移動(後方へのズレ)することを防ぎ、膝関節を安定させる支持機構といった役割があります。
症状
膝関節は腫脹(PCL損傷・断裂することで出血し関節内に血腫がたまる)、関節可動域制限、疼痛増強の(痛みが強い)ため歩行ができないこともあります。しかし、経過と共に歩行可能になります。陳旧例になるとPCLの単独損傷であればACL(前十字靭帯)損傷後のような膝崩れ現象を繰り返すことは少なく無症状であることも少なくない。スポーツ復帰した場合は漠然と”トップスピードに入れない””踏ん張った時に力が入らない”などの症状を訴えることもあります。
後十字靭帯損傷・断裂になる理由(原因)
立て膝の状態で転倒した際に起こることが多いです(膝屈曲位で膝前面を打撲するような動作)。他にも膝の過伸展、過屈曲、脛骨前面の打撲など、ほとんどが接触によるものが原因です。
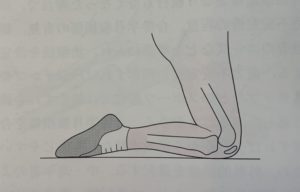
また、ラグビーのフォワードの競技者など、普段膝の打撲が多い選手はいつ怪我をしたのかわからない場合もあり、診察時に偶然発見されることも少なくありません。
PCL単独損傷において半月板や軟骨損傷を合併する頻度は少ないですが、まれに大腿骨内顆部の関節軟骨の損傷や半月板損傷を合併することもありますので、スポーツ中の接触で痛み、もしくは腫れなどが膝に出た場合は必ず検査しましょう。
検査
レントゲン検査(膝立て90度で撮影は有効)、MRI検査、後方引き出しテスト、サギング(sagging)徴候
治療・リハビリ方法(治し方)
単独損傷であれば手術をしないことが多いです。しかし、ACL損傷や半月板損傷、軟骨損傷などの合併症、膝の不安定感が強い場合は手術の対象となります。
あさば整骨院では手術なしであれば疼痛(痛み)の緩和→関節可動域の改善→筋力増強→動作訓練へと、それぞれ専門の医療機器を投射しながら進めていきます。
積極的な筋力強化(腓骨筋、大腿四頭筋、臀部の筋肉群)を行い、スポーツや日常生活動作レベルへの復帰を目指します。
3~6カ月の治療で軽快することがほとんどなので、少なくともその期間は治療を行いましょう。
手術後の治療やリハビリであっても同様に関節可動域の改善から進めていきますが、ACLの手術後とは異なり後十字靭帯への移植腱に常にストレスが加わるため、後療法は慎重に行っていきます。膝装具を3週間程度、その後から可動域訓練ですが、3カ月間は深屈曲は禁止とします。
早期から大腿四頭筋の筋力強化は積極的に行い、ジョギングは3カ月、スポーツ許可は6カ月、競技復帰は7~9カ月の期間が必要です。
必ずアクティブサポーターをして訓練していきましょう。

これらリハビリのおいても医師との連携で治療が可能ですので、ぜひご相談ください。
膝前十字靭帯損傷・断裂の治療やリハビリ方法
2020年 4月 22日 11:22 AM
« 前のページへ
» 次のページへ
































