腰椎椎間板ヘルニアによる腰痛の治し方(治療・リハビリ方法)
腰椎椎間板ヘルニアとは
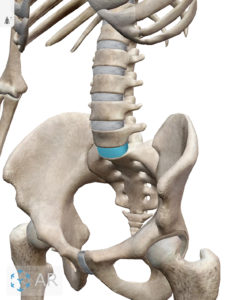
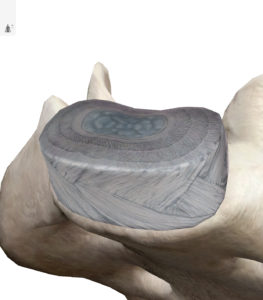
腰部椎間板は腰椎という骨それぞれの間にある介在物で、線維輪(せんいりん)と呼ばれる被膜とコラーゲン線維が取り巻く線維軟骨からなり、中心は髄核(ずいかく)と呼ばれるプロテオグリカンを含む柔らかいゲル(ゼラチン)状の極めて弾力性に富んだ物質がありますが、加齢による変性やスポーツによる強すぎる外力により椎間板が逸脱すると、周辺の靭帯や神経を圧迫し痛みやしびれなどの神経痛を引き起こします。
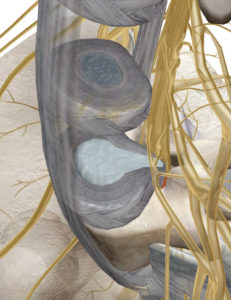
腰椎の4番と5番の間(L4/L5)、腰椎の5番と仙骨の1番の間(L5/S1)に椎間板ヘルニアが生じることが多く、圧迫される神経根はL5かS1の神経根であるため、それらが構成している坐骨神経領域に症状が出現することが多いです。(坐骨神経痛の発症)
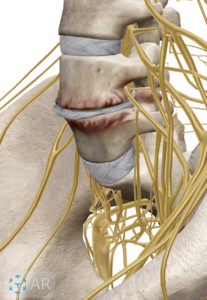
椎間板の役割
椎間板にとって重要な衝撃吸収材(クッション材)となっており、髄核と線維輪は衝撃に合わせて自由に変形して伸びることにより関節の機能を持たせ、腰の様々な運動を可能にしています。
頸部と腰部ではこの椎間板は前面の方が背面よりも厚みがあるためこのような部分が湾曲しています。
症状
腰痛(安静時・運動時)、腰の湾曲、下肢の神経症状、知覚異常(しびれの出現や温かさを感じづらいなどの症状)、筋力低下、腱反射低下(運動神経の異常)などが出現し、L5、S1神経領域の症状を訴えます。
日常生活においても、朝起き上がる時、くしゃみや咳をする時、靴下を履く時などの際に痛むなど、様々な場面で痛みが出現します。
検査
レントゲン(X線)検査、MRI検査、SLRテスト、FNSとスト(徒手検査では神経刺激テストとなるため慎重に行う必要があります)
〔痛み症状が全くない人でも、別の症状でMRI検査をしたところヘルニア像が偶然発見されることがあります。そのため、発症の条件には神経根の圧迫が深く関わっています。つまりヘルニア(飛び出ている髄核)が残っていても神経根の圧迫さえ取れれば痛みが取れるケースが多いことを意味しています〕
腰椎椎間板ヘルニアになる理由(原因)
中年層30~40歳代で起こる場合が多く、偏った運動、中腰姿勢や作業が続いたり、筋肉の過緊張によるさらなる椎間板への圧力の上昇、下位交差性症候群などによる障害(治し方で説明)、変性の始まりが原因で発症しますが、若年層10~20歳代ではスポーツやトレーニングによる外力により起こることが多いです。
中腰+捻りや側屈などの力が繰り返されると椎間板にかかる圧力が増すため、そのような条件が重なると発症しやすくなります。
〔雑巾に水(内容物)を含ませて、握力による”圧迫力”だけよりも、”圧迫力”と”捻り”を加えると水(内容物)は外に勢いよく出るのと一緒です〕

治し方(治療・リハビリ方法)
重度のものであれば手術、神経ブロック(ブロック注射)などが適応になる可能性がありますが、それ以外は物理医療機器、手技療法、運動療法で徐々に改善していきます。手術後の治療やリハビリに関しても同様の以下の手順のように進めていくと早期回復します。
例えばブロック注射を打って疼痛抑制(痛みを麻痺させて抑えてくれる方法)をしても、腰椎-骨盤の機能障害を残したままならば、痛みは一時的に改善するだけで根本的な治療にはなりません。大切なのは柔軟性と安定性などの機能を改善させることです。
下位交差性症候群の改善
腰椎椎間板ヘルニアによる腰痛はある人は、必ずこの傾向になります。下位交差性症候群(かいこうさせいしょうこうぐん)とは腰椎-骨盤に関わる関係のことを指します。
この機能(柔軟性・安定性)障害を解決しないで日常生活やスポーツに復帰すると、その後さらに症状は悪化し、手術の適応になる患者様はとても多いです。
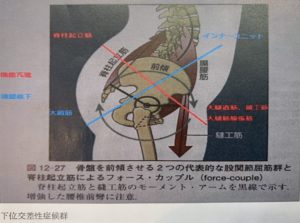
下位交差性症候群とは、腰椎椎間板ヘルニアや脊柱管狭窄症でも診られますが、ある筋肉は過緊張状態になり、またある筋肉は働かず弛緩し過ぎてしまい、椎間板にかかるストレス(圧力)が上昇し、腰-骨盤関係の均衡が崩壊している状態のことを言います。
治療のポイントは、腸腰筋(大腰筋・腸骨筋)、腰方形筋、脊柱起立筋、小殿筋、仙結節靭帯、腸腰靭帯、股関節後方の関節包周辺の拘縮(瘢痕、癒着、スパズムとも言います)を専用の深部温熱治療器で柔軟性を確保します。
股関節の柔軟性の向上を同時に行うと、腰の運動を助け、結果的に椎間板にかかる圧力が減るので、股関節周りの柔軟性の強化も大切です。
〔※ 腰椎椎間板ヘルニア、糖尿病性末梢神経障害、脊柱管狭窄症、頚椎症、瘢痕拘縮(はんこんこうしゅく)の大きい関節などは表在知覚(温覚)、深部感覚(振動覚や圧覚)が低下しているケースが多いため、周辺組織を柔らかくする際、温熱を入れる時などは熱傷などには充分に気を付けましょう〕
柔軟性が充分に確保されたことを確認してから、今度は腹横筋、骨盤底筋、多裂筋深層を含むインナーマッスル(インナーユニット)、大殿筋、中殿筋といった筋肉の促通(筋肉を働かせていく)ことをしていきます。
そうすると痛みの抑制だけでなく、機能障害の改善もできるため、復帰がスムーズで再発を抑えることができます。
柔軟性・安定性の改善に向けたアプローチは、それぞれ専用の医療機器を投射していきます。うつ伏せや仰向け状態で手技による刺激は椎間板にさらなるストレス(内圧の上昇)をかけるため良くありません。また、神経根の圧迫は体の深い部分に発生しているため、マッサージや手技によるアプローチは不可能です。しっかり医療機器を当てて治していきましょう。
日常生活指導
腰椎の内圧を高める最大の原因は、日常生活やスポーツ中の姿勢にあります。不良姿勢が原因で椎間板への圧力が上昇し、下位交差性症候群が起こり、症状の悪化、再受傷などというサイクルになりますので、日常生活の姿勢にいかに注意して過ごせるか、ということが治すポイントになります。
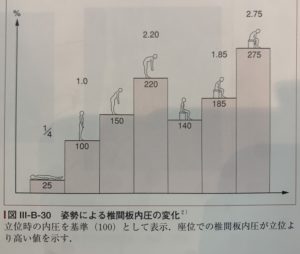
ここの図で示すように座った状態の猫背姿勢は、立った状態の猫背姿勢よりも椎間板にかかるストレスは強いことがわかります。座った状態が長くつ続く場合は、腰と背もたれとの間にクッションなどを置き、腰が丸まらないように気を付けるなどの処置をしましょう。
立った状態でも中腰で床から荷物を持ち上げるなどの際はさらに強い内圧がかかりますので、できるだけ荷物に近づき、腰を丸めないように膝を使って持ち上げるなどの工夫をして、腰のかかる負担を減らしましょう。
日常生活のちょっとした注意で椎間板のストレスのかかり方が変わってきます。
普段なかなか腰のケアをできない方は、腰部にしっかりパットのあるサポーターをすると、症状の悪化を防げますので、ぜひ使ってみましょう。


2020年 4月 24日 4:48 PM